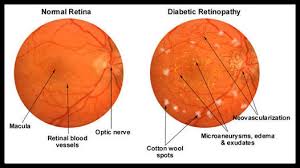
Η Διαβητική αμφιβληστροειδοπάθεια είναι μια πολύ σοβαρή επιπλοκή του σακχαρώδη διαβήτη, η οποία εμφανίζει χαρακτηριστικές βλάβες στο βυθό του οφθαλμού λόγω προσβολής των αμφιβληστροειδικών αγγείων.
Ο σακχαρώδης διαβήτης, οφείλεται σε ανεπάρκεια της ορμόνης ινσουλίνης ή σε αντίσταση των κυττάρων του οργανισμού στη δράση της ή και στα δύο. Η ινσουλίνη εκκρίνεται από το πάγκρεας και είναι απαραίτητη στα κύτταρα, ώστε να μπορούν να προσλαμβάνουν και να χρησιμοποιούν τη γλυκόζη ως πηγή ενέργειας. Τελικό αποτέλεσμα αυτών είναι η μη χρησιμοποίηση της γλυκόζης από τους ιστούς και κατά συνέπεια η αύξησή της στο αίμα (υπεργλυκαιμία)
Αναγνωρίζονται σήμερα 3 κύριοι τύποι διαβήτη:
- Ο διαβήτης τύπου 1 (παλαιότερα γνωστός ως ινσουλινοεξαρτώμενος ή νεανικός διαβήτης), που αποτελεί το 5-10% των περιπτώσεων και εμφανίζεται κυρίως στην παιδική ηλικία και οφείλεται σε βλάβη των β κυττάρων του παγκρέατος. Δεν κληρονομείται ευθέως παρά μόνο η προδιάθεση.
- Ο διαβήτης τύπου 2 (παλαιότερα γνωστός ως μη ινσουλινοεξαρτώμενος διαβήτης ή διαβήτης των ενηλίκων), που αποτελεί το 90% των περιπτώσεων εμφανίζεται κυρίως σε υπέρβαρους ενήλικες μεταξύ 50-70χρονών και κληρονομείται.
- Ο διαβήτης της κύησης
ΠΑΡΑΓΟΝΤΕΣ ΚΙΝΔΥΝΟΥ
- Διάρκεια νόσου
O κυριότερος παράγοντας που επηρεάζει την εμφάνιση της διαβητικής αμφι/πάθειας είναι η διάρκεια της νόσου. Για ασθενή με διαβήτη >10χρόνια η συχνότητα της διαβητικής αμφ/παθειας ανέρχεται στο 70% περίπου. Η διάρκεια του διαβήτη πριν από την εφηβεία δεν υπολογίζεται ως επιβαρυντικός παράγοντας. Έτσι η πιθανότητα να αναπτύξουν Δ.Α δύο νέοι ασθενείς σε μια δεδομένη χρονική στιγμή είναι η ίδια , ακόμα και αν ο ένας εμφάνισε π.χ διαβήτη σε ηλικία 6 χρονών και ο άλλος στα 12.
- Ηλικία εμφάνισης
Ασθενείς με διαγνωσμένο διαβήτη σε ηλικία μικρότερη των 30 ετών εμφανίζουν μεγαλύτερα ποσοστά διαβητικής αμφ/πάθειας σε σχέση με εκείνους που η διάγνωση έγινε σε μικρότερη ηλικία.
- Ανεπαρκής μεταβολικός έλεγχος
Η καλή ρύθμιση της γλυκόζης του αίματος επιβραδύνει την εμφάνιση Δ.Α. Παράγοντες που δρουν δυσμενώς στην εξέλιξη της ΔΑ είναι νεφροπάθεια, η αρτηριακή υπέρταση, η εφηβεία , η κύηση.
- Οφθαλμικοί παράγοντες
Η οπίσθια αποκόλληση του υαλοειδούς και η εγχείρηση του καταρράκτη φαίνεται να επιδεινώνουν την διαβητική αμφ/παθεια, ενώ η μυωπία φαίνεται να ασκεί ανασταλτική επίδραση στην εμφάνιση και την εξέλιξη της.
ΠΑΘΟΓΕΝΕΙΑ ΔΙΑΒΗΤΙΚΗΣ ΑΜΦ/ΠΑΘΕΙΑΣ
Στα αρχικά της στάδια χαρακτηρίζεται από αυξημένη διαπερατότητα των αγγείων του αμφιβληστροειδούς με αποτέλεσμα την ανάπτυξη εξιδρωματικών αλλοιώσεων στον οπίσθιο πόλο και την ωχρά (διαβητική ωχροπάθεια). Στις πιο προχωρημένες περιπτώσεις η απόφραξη των αμφ/κών αγγείων (αμφιβληστροειδική ισχαιμία) οδηγεί στην ανάπτυξη αμφιβληστροειδικής νεοαγγείωσης, υποτροπιαζουσών υαλοειδικών αιμορραγιών ή και στη δευτεροπαθή αποκόλληση του αμφιβληστροειδούς από έλξη.
Διακρίνουμε δύο βασικούς αλληλοδιάδοχους τύπους διαβητικής αμφιβληστροειδοπάθειας:
1.Μη παραγωγική διαβητική αμφ/πάθεια (υποστρώματος)
Αποτελεί το πρώιμο προειδοποιητικό στάδιο της πάθησης όπου η όραση συνήθως δεν επηρεάζεται σημαντικά. Στο στάδιο αυτό η εικόνα του βυθού παρουσιάζει μικροανευρύσματα(σακκοειδείς διευρύνσεις του τοιχώματος των τριχοειδών), αιμορραγίες (στικτές και φλογοειδείς) κι σκληρά εξιδρώματα στον αμφ/δή, λόγω βλάβης του διαβήτη στα μικρά αγγεία (τριχοειδή) του ιστού. Οίδημα του αμφ/δούς λόγω αυξημένης διαπερατότητας του τοιχώματος των τριχοειδών και των μικροανευρυσμάτων, παρουσιάζεται σαν πάχυνση του αμφ/δούς, μπορεί να είναι εστιακό ή διάχυτο και αν προσβάλει την ωχρά κηλίδα, έχουμε το διαβητικό οίδημα της ωχράς που εκδηλώνεται με παραμόρφωση ή έκπτωση της κεντρικής οράσεως του ασθενούς.
2.Παραγωγική διαβητική αμφ/παθεια
Σε αρρύθμιστο ή μακροχρόνιο διαβήτη η διαταραγμένη κυκλοφορία του αίματος στον αμφιβληστροειδή κι η ισχαιμία που αυτή προκαλεί, οδηγεί στην αντιδραστική ανάπτυξη νεοαγγείων, τα οποία μπορούν εύκολα να αιμορραγήσουν αφού έχουν λεπτά και εύθραυστα(παθολογικά) τοιχώματα.
Έτσι παρατηρούνται εκτεταμένες αιμορραγίες είτε μέσα στο υαλώδες (ενδουαλοειδικές) είτε πίσω από αυτό (οπισθουαλοειδικές ή προαμφιβληστροειδικές). Οι επαναλαμβανόμενες αυτές αιμορραγίες οδηγούς σε οργάνωση του υαλοειδούς με την ανάπτυξη άφθονων ινοαγγειακών μεμβρανών και συνδετικού ιστού. Η ρίκνωση των μεμβρανών αυτών οδηγούν σε έλξη και τελικά αποκόλληση του αμφ/δούς με αποτέλεσμα την τύφλωση του ασθενούς.
Ακόμα καταστροφή του οφθαλμού μπορεί να προέλθει από δευτεροπαθές νεοαγγειακό γλαύκωμα, λόγω ανάπτυξης νεοαγγείωσης στην ίριδα και τη γωνία του προσθίου θαλάμου.
Η διαβητική αμφιβληστροειδοπάθεια είναι μια ύπουλη νόσος, αφού ακόμα και σε σημαντικές βλάβες, ο ασθενής μπορεί να μην έχει συμπτώματα. Η όραση μπορεί να μην μεταβληθεί μέχρι που η Δ.Α. να εξελιχθεί σε πιο προχωρημένα στάδια.
Τα κλινικά σημεία και τα συμπτώματα της νόσου είναι ανάλογα του σταδίου και της θέσης ή και της έκτασης της βλάβης:
- Οίδημα στην ωχρά γίνεται αντιληπτό στον ασθενή ως παραμόρφωση εικόνων στην κεντρική περιοχή.
- Αιμορραγία του υαλώδους οδηγεί σε διάχυτη θόλωση ή πολλαπλές εστιακές θολερότητες όρασης.
- Αποκόλληση του αμφιβληστροειδούς κι ανάπτυξη ουλώδους ιστού οδηγεί σε απώλεια μέρους του οπτικού πεδίου ή τύφλωση.
- Νεοαγγειακό γλαύκωμα οδηγεί σε οφθαλμικό άλγος, μείωση οπτικών πεδίων κι απώλεια της όρασης.
Σήμερα η Δ.Α αποτελεί την πρώτη αιτία μη αναστρέψιμης τύφλωσης στον δυτικό κόσμο.
Η διαβητική αμφιβληστροειδοπάθεια είναι ασυμπτωματική και ύπουλη νόσος, για αυτό και η συστηματική παρακολούθηση των ασθενών αυτών έχει μεγάλη σημασία. Ο διαβητικός ασθενής θα πρέπει να υποβάλλεται τουλάχιστον μια φορά το χρόνο σε πλήρη οφθαλμολογική εξέταση. Αν μάλιστα κατά τη διάρκεια αυτής διαπιστωθούν αλλοιώσεις τότε επιβάλλεται τακτικότερος έλεγχος (κάθε 3 – 4 μήνες).
Το πλήρες οφθαλμολογικό check-up του διαβητικού ασθενούς περιλαμβάνει:
- Βασική οφθαλμολογική εξέταση(δηλαδή μέτρηση της οπτικής οξύτητας, διαθλαστική διόρθωση και τονομέτρηση της ενδοφθάλμιας πίεσης του ματιού).
- Βυθοσκόπηση υπό μυδρίαση δηλαδή έλεγχος του βυθού του ματιού (αμφιβληστροειδής και ωχράς) στη σχισμοειδή λυχνία μέσω φαρμακευτικής διαστολής της κόρης των ματιών και με τη βοήθεια ειδικού φακού.
- Ψηφιακή απεικόνιση (φωτογράφηση) των αλλοιώσεων και διατήρηση του αρχείου για την παρακολούθηση της εξέλιξης της νόσου στο χρόνο.
- Η φλουροαγγειογραφίαείναι μια ειδική εξέταση που επιτρέπει τη σαφέστερη διάγνωση της Δ.Α. και την εκτίμηση της κατάστασης των αγγείων.
Η οπτική τομογραφία συνοχής (OCT). Πρόκειται για μια μορφή τομογραφίας που χρησιμοποιώντας υπέρυθρο φως παράγει ταχύτατα τομογραφίες της ωχράς κηλίδας κι αποκαλύπτει συλλογές υγρών, οιδήματα ή κι αποκολλήσεις στην περιοχή της ωχράς συμβάλλοντας στη διάγνωση και την παρακολούθηση της πορείας της διαβητικής ωχροπάθειας, που αποτελεί το σημαντικότερο αίτιο μειωμένης όρασης στους διαβητικούς.
Αναφορικά με την θεραπεία, υπάρχουνε οι εξής τρόποι
- Συντηρητική
Φαίνεται ότι η καλή ρύθμιση του σακχάρου του αίματος προφυλάσσει ή τουλάχιστον αναβάλει την εμφάνιση της Δ.Α. Έτσι είναι απαραίτητος ο έλεγχος της γλυκοζιλιωμένης αιμοσφαιρίνης ανά τρίμηνο και επιπλέον η ρύθμιση της αρτηριακής πίεσης, της υπερλιπιδαιμίας, η μείωση του σωματικού βάρους, ο περιορισμός του αλκοόλ. Η διακοπή του καπνίσματος κι η ήπια σωματική άσκηση μπορούν να βοηθήσουν.
Πριν την έναρξη της όποιας θεραπείας ο εξειδικευμένος ιατρός θα πρέπει πάντα να λαμβάνει υπόψη του την ηλικία, το ιατρικό ιστορικό, τον τρόπο ζωής του ασθενούς αλλά πάνω από όλα τη θέση και την έκταση της βλάβης.
Κατά περίπτωση η θεραπεία έχει σκοπό κυρίως να επιβραδύνει τη σοβαρή απώλεια της όρασης κι αν είναι δυνατό να βελτιώσει την οπτική οξύτητα.
Ανάλογα με τον τύπο της βλάβης προτείνονται:
- Ενδοϋαλοειδική έγχυση αντιαγγειογενετικών παραγόντων:
Αποτελεί την πλέον σύγχρονη θεραπεία της παραγωγικής Δ.Α. και κυρίως του διαβητικού οιδήματος της ωχράς κηλίδας. Πρόκειται για την ενδοφθάλμια έγχυση φαρμάκων (ranobizumap ή aflibercept). Εκτελούνται σε χειρουργικό περιβάλλον από εξειδικευμένους οφθαλμιάτρους βάσει συγκεκριμένου πρωτοκόλλου θεραπείας. Τα φάρμακα αυτά μπλοκάρουν τις ουσίες που είναι υπεύθυνες για την παραγωγή των παθολογικών και εύθραυστων νεογγείων, γεγονός που συμβάλει στη μείωση του οιδήματος και των αιμορραγιών στον αμφιβληστροειδή.
- Φωτοπηξία με laser:
Με μικρά εκκαύματα προκαλούμε την τέλεια καταστροφή των ισχαιμικών περιοχών του αμφ/δούς με αποτέλεσμα τη δυνατότητα μεταφοράς περισσότερου οξυγόνου στις υπόλοιπες περιοχές και ταυτόχρονα τη μείωση της παραγωγής του αγγειογενετικού παράγοντα που είναι υπεύθυνος για την ανάπτυξη των παθολογικών νεοααγείων. Πιθανότατα αυξάνεται και η διάχυση του οξυγόνου από τη χοριοτριχοειδική στιβάδα του χοριοειδούς στον αμφβληστροειδή.
- Υαλοειδεκτομή:
Εφαρμόζεται από ειδικά εκπαιδευμένους οφθαλμίατρους και έχει σκοπό την αφαίρεση του θολωμένου υαλοειδούς, των έλξεων που ασκούνται επί του αμφ/δους και των τυχών επαμφ/κών μεμβρανών, και την αντικατάσταση του με ειδικό λάδι ή αέριο με αποτέλεσμα την βελτίωση της όραση του ασθενούς.
- Εγχείρηση κατά της αποκόλλησης αμφιβληστροειδούς
Όταν τα παραπάνω προκαλέσουν την αποκόλληση του αμφ/δούς από το οπίσθιο τοίχωμα του οφθαλμού τότε επιχειρείται επέμβαση αποκατάστασης.